顕微授精と体外受精のどちらが染色体の正常胚ができるのか?と言う興味深い論文です。
世界中で顕微授精が増えており日本も同じ傾向で年々顕微授精が増えています。
顕微授精は本来は男性不妊に限りその適応が認められていましたが近年では卵子の老化や心理的な理由で顕微授精を選択するケースが増えています。
問題として顕微授精と通常の体外受精でその後の臨床成績はどうなるか?どちらが良い胚が出来るのか?ここが知りたいところです。
この論文では2018-2019年に男性不妊の無い30組の方に対して前方視的に研究をしています。採卵数の半分を顕微授精、残り半分を体外受精にしています。胚盤胞まで培養して染色体を調べる為にPGT-Aを施行しています。
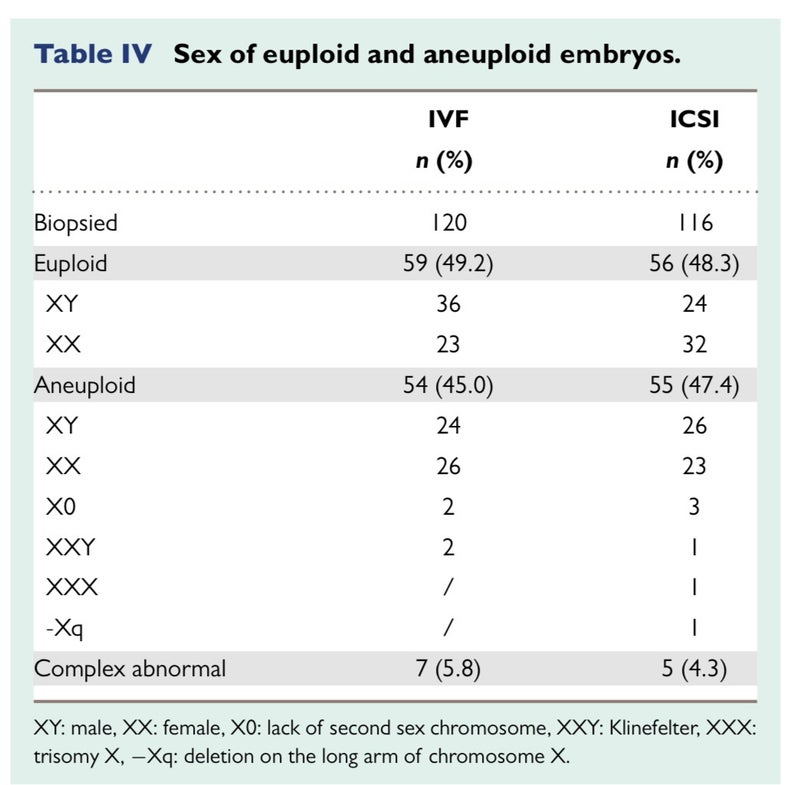
こちらが結果です。以下簡単にまとめると、顕微授精と体外受精において、受精率は変わらず、変性率は顕微授精が高く、多精子受精は体外受精が高くなりました。3日目や5日目の良好胚の割合も両群で有意差無しでした。
正倍数性胚盤胞 IVF 49.2% vs ICSI 48.3%
この結果から言える事として、今までは両群で受精率や良好胚盤胞率などどちらが好ましいかなどを議論してきましたが、今回は着床前診断をして胚の染色体を調べている為かなり臨床に直結する有用なデーターと言えます。
今回の結果として体外受精をしても顕微授精をしても得られる正倍数性胚盤胞の数は変わらない、この知見を元に、採卵後の受精方法を患者さんに説明する際にどの様に治療を行うか我々医師は参考にすべきと言えるのだと思います。
Human Reproduction, Vol.35, No.2, pp. 317–327, 2020
Intracytoplasmic sperm injection is not superior to conventional IVF in couples with non-male factor infertility and preimplantation genetic testing for aneuploidies (PGT-A)